【病例摘要】杨某,女,6岁,2010年11月8日初诊。
发热咳嗽气急6天。患儿3天前出现低热恶寒,轻咳气急,痰多黏稠,口渴,继而热势加重,体温最高39.8℃,烦躁,咳嗽加剧,气急鼻煽,喉中痰鸣,面色红赤,便干尿黄。舌红,苔黄,脉滑数。口服退烧药体温不退,纳食则呕,腹胀,且夜寐哭闹不止。查体:T38.8℃,P104/min,R38/min。神志清楚,形神疲惫,面色红赤,咽轻度充血,口腔黏膜光滑。左肺呼吸音变粗,左肺下野可闻及细小水泡音。血常规:WBC11.8×10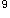 /L,N0.86,L0.14。血沉:35mm/h。X线检查示:左肺下野可见小片状阴影。
【答题要求】根据给出的病例资料,按住院病历的书写格式完成书面辨证施治
/L,N0.86,L0.14。血沉:35mm/h。X线检查示:左肺下野可见小片状阴影。
【答题要求】根据给出的病例资料,按住院病历的书写格式完成书面辨证施治

微信扫一扫手机做题
